
Letizia De Angelis*1, Giulia Frontori*2, Fabio Lucchetti*3, Federico Renzulli*4, Francesco Salamone*5. Coordinamento Scientifico: Massimo Magi*6
*Medico di Medicina Generale 1ASUR Marche AV4, 2ASST Lodi, 3ASL Napoli 3-SUD, 4ASL Torino 3, 5ASP Palermo D42, 6ASUR Marche AV2
La gestione da remoto del paziente anziano con dolore
Letizia De Angelis*1, Giulia Frontori*2, Fabio Lucchetti*3, Federico Renzulli*4, Francesco Salamone*5. Coordinamento Scientifico: Massimo Magi*6
*Medico di Medicina Generale 1ASUR Marche AV4, 2ASST Lodi, 3ASL Napoli 3-SUD, 4ASL Torino 3, 5ASP Palermo D42, 6ASUR Marche AV2
Introduzione
L'innovazione tecnologica può contribuire alla riorganizzazione dell'assistenza sanitaria al fine di assicurare equità nell'accesso alle cure anche nei territori remoti, supporto alla gestione delle cronicità, accesso all'alta specializzazione, migliore continuità della cura attraverso il confronto multidisciplinare, accompagnamento nei percorsi di salute, ausilio per i servizi di emergenza/urgenza.
Telemedicina, assistenza remota e sanità mobile ci stanno aiutando a trasformare anche il senso globale della salute fornendo assistenza nelle case delle persone, nei luoghi dove essi vivono e lavorano, rafforzando l'assistenza nelle strutture sanitarie. Allo stesso modo, le tecnologie digitali vengono utilizzate per migliorare la formazione e le prestazioni degli operatori sanitari e per affrontare una serie di carenze persistenti nei sistemi sanitari [1].
Il problema delle cronicità, in particolare, pone nuove sfide ai modelli di assistenza considerando la numerosità della popolazione interessata e il consumo di risorse sanitarie che la gestione di questi pazienti comporta. Secondo i dati ISTAT la quota di anziani (età > 65 anni) sul totale della popolazione è di circa il 22%, ma in un futuro ormai prossimo, nel 2032, secondo le previsioni ISTAT, la quota di anziani over 65 sul totale della popolazione dovrebbe raggiungere il 27,6%. È affetto da almeno due malattie croniche il 48,7% delle persone dai 65 ai 74 anni ed il 68,1% di quelle dai 75 anni in su. Si stima che circa l’80% delle risorse sanitarie a livello mondiale sia oggi speso per la gestione delle malattie croniche [2].
Gli obiettivi di cura nei pazienti con cronicità, non potendo essere rivolti alla guarigione, sono finalizzati al miglioramento del quadro clinico e dello stato funzionale, alla minimizzazione della sintomatologia, alla prevenzione della disabilità e al miglioramento della qualità di vita, sviluppando al massimo la “salute possibile” [2]. Per realizzarli è necessaria una loro corretta gestione e la definizione di nuovi percorsi assistenziali che siano in grado di prendere in carico il paziente nel lungo termine, prevenire e contenere la disabilità, garantire la continuità assistenziale e l’integrazione degli interventi socio-sanitari secondo un concetto di prossimità delle cure. Lo scopo di questo documento è quello di fare un focus sul paziente anziano ovvero una persona, spesso affetta da più patologie croniche incidenti contemporaneamente (comorbilità o multimorbilità), le cui esigenze assistenziali sono determinate non solo da fattori legati alle condizioni cliniche, ma anche da altri determinanti (status socio-familiare, ambientale, accessibilità alle cure, ecc.). Inoltre, si vogliono fornire alcune riflessioni di fondo per promuovere e facilitare l’innovazione dei percorsi assistenziali con gli ausili che la tecnologia e la Information and Communication Technologies (ICT) mettono oggi a disposizione soprattutto nell’ambito domiciliare.
Le tecnologie della sanità digitale (eHealth) possono risultare di grande supporto nell’implementazione di modelli di gestione della cronicità. Lo sviluppo della sanità digitale trova nella telemedicina uno dei principali ambiti di applicazione, in grado di abilitare forme innovative di assistenza per la continuità delle cure, specialmente a beneficio di cittadini affetti da patologie croniche, anziani non autosufficienti, pazienti dimessi da strutture ospedaliere dopo cure intensive, oltreché essere utilizzate in termini più proattivi nel promuovere e mantenere la salute a tutte le età nel loro domicilio [3].
Per telemedicina si intende una modalità di erogazione di servizi di assistenza sanitaria, tramite il ricorso a tecnologie innovative, in particolare alle ICT [4].
Essa non sostituisce la prestazione sanitaria tradizionale nel rapporto medico-paziente, ma mette a disposizione del medico, del paziente e del servizio sanitario una serie di strumenti utili a migliorare efficacia, efficienza e appropriatezza, in una prospettiva di proattività, integrando e rafforzando il tradizionale rapporto medico-paziente [5].
La telemedicina comporta la trasmissione sicura di informazioni e dati di carattere medico nella forma di testi, suoni, immagini o altre forme necessarie per la prevenzione, la diagnosi, il trattamento e il successivo controllo e monitoraggio dei pazienti.
Nell’ambito della cronicità i servizi di telemedicina possono realizzare le seguenti finalità sanitarie:
a) Prevenzione: attraverso servizi dedicati alle persone già classificate a rischio o già affette da patologie per le quali è necessario un costante monitoraggio di alcuni parametri vitali, al fine di ridurre il rischio di insorgenza di complicazioni.
b) Diagnosi e monitoraggio: attraverso la rapida e sicura circolazione delle informazioni diagnostiche tra i diversi operatori sanitari coinvolti; ad esempio, attraverso la possibilità di trasmettere gli esami diagnostici refertati dallo specialista, ospedale/laboratorio o effettuare esami di primo livello presso l’ambulatorio del Medico di Medicina Generale, o il domicilio del paziente.
c) Cura e riabilitazione: attraverso la trasmissione di dati relativi ai parametri vitali tra il paziente (a casa, in strutture assistenziali) e una postazione di monitoraggio, per la loro interpretazione e l’adozione delle scelte terapeutiche necessarie.
Non vi è dubbio che la telemedicina abbia ricevuto una spinta propulsiva determinante dalla pandemia di COVID-19. A causa dei rischi infettivi, medici (di Medicina Generale e specialisti) e pazienti si sono dovuti giocoforza rapportare in maniera differente dalla visita in presenza (ambulatorio o domicilio che sia), ricorrendo prevalentemente ad applicazioni per smartphone di messaggistica o videochiamate che, tuttavia, non essendo, la gran parte di questi, specificatamente realizzate per un servizio di telemedicina, hanno intrinseche limitazioni, non ultimi i problemi di data privacy.
Questa esperienza ha ulteriormente rafforzato l’importanza di piattaforme per servizi di telemedicina affidabili e scalabili, di facile utilizzo sia per l’operatore sanitario sia per il paziente e interoperabili con altri software di studio [6].
La lezione impartita dalla pandemia è la necessità di ridefinire e orientare il sistema di cure verso i bisogni della persona costruendo nuovi modelli integrati di servizi più flessibili e fruibili, attribuendo un ruolo centrale alla medicina sul territorio. Parlando di cronicità, va sottolineato il ruolo chiave della Medicina Generale in virtù delle sue caratteristiche fondamentali come la cura centrata sulla persona, l’approccio integrato e l’orientamento alla comunità e del suo ruolo strategico in tema di medicina di iniziativa, estensività, continuità ospedale-territorio e delle cure, presa in carico dei soggetti fragili, prossimità.
In quest’ottica l’applicazione della telemedicina alle cure primarie permette di:
- rispondere con tempestività alle esigenze diagnostiche (telediagnosi) e terapeutiche (teleassistenza) di cittadini distanti dalle strutture sanitarie o comunque impossibilitati a muoversi da casa, rafforzando così il sistema delle cure domiciliari;
- fornire una risposta valida ed efficace in caso di malati cronici, anziani o comunque “fragili” (telemonitoraggio);
- dare un supporto indispensabile nelle urgenze (telesoccorso);
- favorire l’aggiornamento scientifico (teledidattica);
- favorire il collegamento interattivo tra medici (teleconsulto);
- condividere in modo dinamico informazioni sanitarie, cartelle cliniche elettroniche, tracciati diagnostici, immagini biomediche che si muovono in tempo reale con la massima definizione.
La gestione in telemedicina di un paziente affetto da cronicità, soprattutto se anziano, deve rispondere ad alcuni requisiti legati alla tipologia di malattia e di paziente, alla disponibilità di strumenti di comunicazione digitale idonei e a una regolamentazione dell’accesso a questa modalità di assistenza e la adeguata formazione dei caregiver.
Molte sono le problematiche di salute che si osservano in una persona anziana. Quella del dolore è una delle più complesse e anche tra le meno affrontate nella prospettiva della salute digitale e del controllo da remoto anche per una intrinseca difficoltà, almeno a prima vista, ad essere gestita con questo strumento. La sfida, pertanto, di individuare alcune possibilità operative innovative per un controllo da remoto del dolore nell’ambito della salute digitale, come supporto integrativo alla sua gestione ordinaria, è sembrato argomento, meritevole di essere oggetto di confronto, in particolare nell’ambito della Medicina Generale. Per tale motivo si è costituito un gruppo di lavoro che definisse quali questioni considerare e quali strategie implementare in Medicina Generale per la gestione da remoto del paziente anziano affetto da dolore attraverso un Virtual Expert Meeting che, mediante una metodologia di raccolta formale del consenso, ha permesso di definire i diversi aspetti necessari per delineare i contorni e individuare le possibilità operative e professionali di un approccio a distanza del dolore efficace ed efficiente. Questi aspetti inoltre rappresentano una prima riflessione per la individuazione di elementi da tenere presenti per favorire e promuovere la realizzazione di applicazioni dedicate a questo tema, nell’ottica di una prospettiva definita di alleanza digitale.
Metodologia
Tra giugno e luglio 2021 sono stati realizzati due incontri in web conference a cui hanno partecipato Medici di Medicina Generale rappresentativi del territorio nazionale e con esperienza pratica gestionale del dolore nel paziente anziano.
Per la raccolta formale del consenso è stata utilizzata la metodologia mini-Delphi, nota anche come metodo Estimate-Talk-Estimate (ETE), introdotta da Olaf Helmer, una tecnica che velocizza la procedura in quanto viene applicata per incontri faccia a faccia [7].
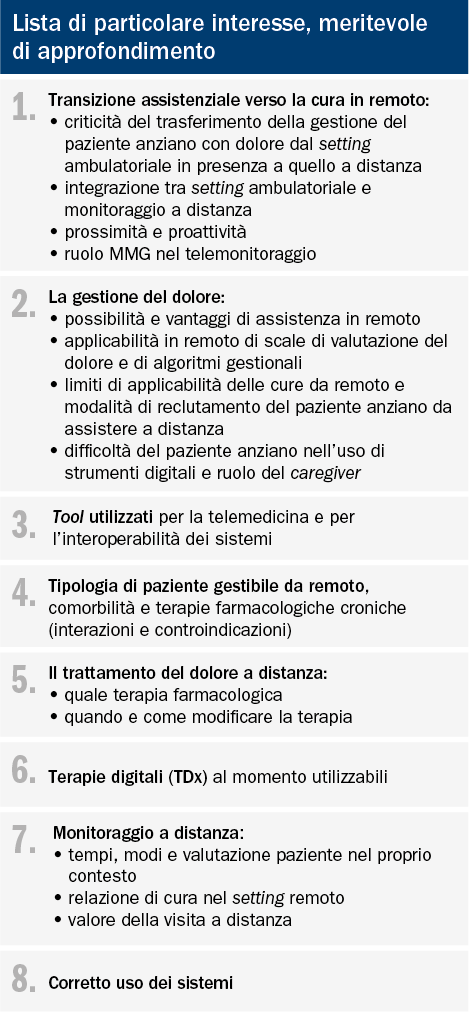
Tabella 1. Lista di particolare interesse, meritevole di approfondimento
Nella prima fase è stato chiesto dal metodologo a ciascun panelist di elaborare indipendentemente l’uno dall’altro, per garantire l’autonomia propositiva e la libertà di giudizio, una lista di punti di particolare interesse, meritevoli di approfondimento e inviarla via e-mail al metodologo stesso che ha quindi provveduto all’armonizzazione delle sei liste in un’unica lista preliminare.
Nel primo virtual meeting il confronto tra i partecipanti ha permesso di accorpare alcuni punti della lista preliminare arrivando così alla definizione di una lista condivisa di otto argomenti (vedi tabella 1). Alla fine dell’incontro è stato chiesto a ciascun partecipante di produrre statement risolutivi o propositivi per ognuno dei punti meritevoli di approfondimento, di elaborare una porzione di testo esplicativo per ciascuno degli statement prodotti e di inviare il tutto al metodologo. Il metodologo ha provveduto all’armonizzazione degli statement e dei relativi testi esplicativi.
Nel secondo virtual meeting la discussione tra i panelist ha permesso di rifinire i singoli statement e le relative porzioni di testo esplicative.
In questo lavoro vengono presentati per ciascun punto considerato di interesse gli statement e un testo di approfondimento che riporta l’opinione del panel di esperti.
Punti di interesse, statement e approfondimenti
1 - Transizione assistenziale verso la cura in remoto: criticità del trasferimento della gestione del paziente anziano con dolore dal setting ambulatoriale in presenza a quello a distanza –integrazione tra setting ambulatoriale e monitoraggio a distanza – prossimità e proattività – ruolo MMG nel telemonitoraggio.
STATEMENT
La sanità digitale è in grado di rafforzare accessibilità, continuità, coordinamento e comprensività, migliorando la presa in carico e la logica di estensività, a patto che ci sia un elemento di “governo clinico” di questo flusso rappresentato da MMG e dalla sua organizzazione.
Ci troviamo di fronte non tanto a importanti cambiamenti della Medicina Generale, ma ad un vero epocale cambiamento di questa disciplina. Questo significa che il paradigma dell’assistenza territoriale è in procinto di subire una profonda trasformazione. Prossimità, proattività e multicanalità diventano i criteri con cui impostare la gestione delle risposte dei cittadini e la necessità di governare questo processo che si trasforma inevitabilmente in un profondo cambiamento del lavoro del Medico di Famiglia.
L’utilizzo del digitale e della tecnologia diagnostica di primo livello, rappresenteranno gli strumenti dedicati a questa svolta che consentiranno di sviluppare, innovandolo, il tradizionale rapporto medico-paziente e nello stesso tempo individuare la modalità per governare il flusso di dati che potranno essere generati da ogni assistito. Anche il tradizionale modello di lavoro basato sui collaboratori di studio (assistente di studio, infermiere, assistente sociale) dovrà sapersi integrare con lo sviluppo di strumenti digitali innovativi e di intelligenza artificiale, integrando la loro formazione con il ruolo e la funzione che potranno avere in questi nuovi ambiti.
Questo non significa che le competenze professionali verranno sostituite da altre digitali. Bensì che quelle capacità saranno riviste, rafforzate ed integrate da una nuova prospettiva e da nuovi supporti che riusciranno a trasformare l’assistenza territoriale in un modello nuovo e proiettato nel futuro.
La prossimità e la proattività, unite alla possibilità della gestione a distanza del paziente, assumeranno un nuovo significato, molto più aderente alle sue necessità potendo fornire risposte per un periodo di tempo più lungo e in una prospettiva di continuità assistenziale, mantendolo nel proprio domicilio.
2 - La gestione del dolore: possibilità e vantaggi di assistenza in remoto – Applicabilità in remoto di scale di valutazione del dolore e di algoritmi gestionali – Limiti di applicabilità delle cure da remoto e modalità di reclutamento del paziente anziano da assistere a distanza – Difficoltà del paziente anziano nell’uso di strumenti digitali e ruolo del caregiver.
STATEMENT 1
La gestione a distanza consente di monitorare, in maniera programmata, le condizioni cliniche dei pazienti e a seguito di modifica delle stesse, rilevate attraverso il colloquio e l’applicazione di scale di valutazione/autovalutazione, è possibile intervenire modificando l’approccio terapeutico al fine di migliorare la qualità di vita del malato e sviluppare al massimo la sua salute possibile, mantenendolo al proprio domicilio e attenuando la sensazione di isolamento.
La scelta delle scale di valutazione dipende dalla possibilità da parte del medico di stabilire un rapporto verbale e/o visivo con il paziente e dalla capacità di quest’ultimo di comprendere quanto richiesto. A tale scopo gli strumenti di valutazione utilizzati devono essere: sensibili, affidabili, validi. In questo senso mentre le scale unidimensionali (NRS, VAS, VRS) si prestano alla misurazione del dolore e sono più facilmente utilizzabili, quelle multidimensionali (MPQ, BPI, PAINAID) prendono in considerazione anche gli aspetti relazionali, emotivi e qualitativi della vita del paziente generando un quadro molto più completo ma di più difficile applicazione nella pratica clinica quotidiana.
Gli algoritmi gestionali da utilizzare devono consentire, attraverso una accurata anamnesi e semeiotica algologica, di identificare la noxa causale, la tipologia di dolore (nocicettivo, neuropatico, misto), l’intensità, l’andamento temporale (frequenza, durata), l’impatto sulla vita quotidiana al fine di impostare una scelta terapeutica mirata e nel caso fosse necessario, valutare il ricorso ad una consulenza specialistica (figure 1 e 2) [7].
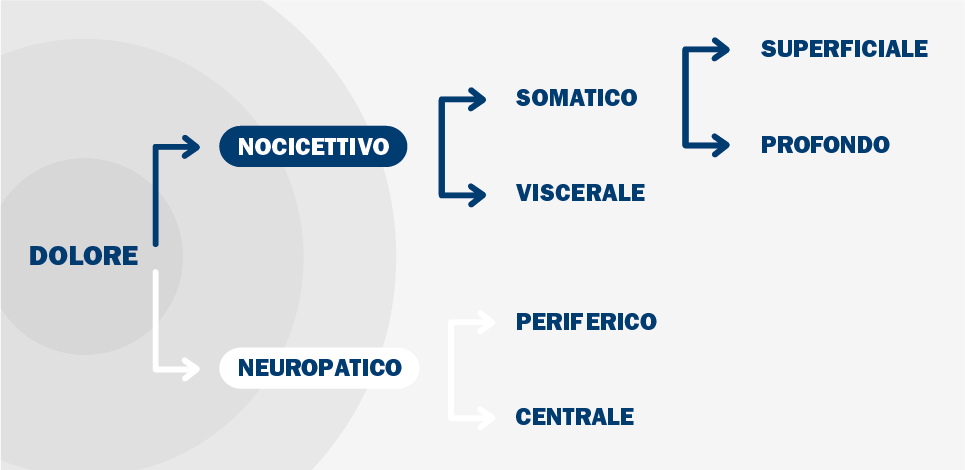
Figura 1. Suddivisione delle tipologie di dolore
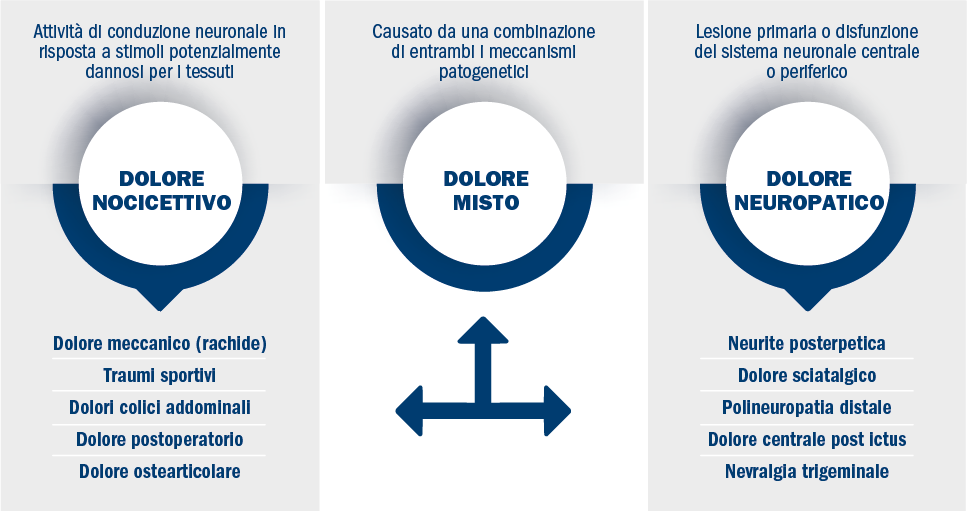
Figura 2. Situazioni patologiche correlate alla tipologia di dolore
STATEMENT 2
La conoscenza da parte del MMG del paziente, della famiglia e del contesto sociale in cui lo stesso vive costituisce un elemento fondamentale al fine valutare la possibilità di avviare un percorso di cura a distanza, da qui la necessità di sviluppare degli strumenti digitali intuitivi e facili da utilizzare al fine di consentire ai pazienti e/o ai caregiver un uso appropriato.
Allo stato attuale la percentuale di pazienti anziani in grado di utilizzare gli strumenti digitali è molto bassa. Lo strumento che presenta la maggiore diffusione sia per i pazienti che per i caregiver è lo smartphone, mentre ancora poco utilizzati risultano essere i tablet e i personal computer. Lo sviluppo della tecnologia digitale in ambito sanitario rappresenta non tanto uno strumento aggiuntivo quanto una necessità volta a consentire una migliore risposta nei confronti del paziente e di quanti lo assistono oltre che a permettere una riduzione dei costi [8] e dei tempi legati all’erogazione della prestazione sanitaria richiesta. Appare pertanto auspicabile l’utilizzo di strumenti digitali (app, piattaforme dedicate) che, dopo una eventuale fase di formazione volta a fornire le conoscenze essenziali per il loro corretto utilizzo, consenta di avviare il percorso di cura a distanza. Questi strumenti dovrebbero essere improntati ad un facile ed intuitivo utilizzo con la possibilità di training con tutorial o operatori appositamente addestrati o tramite opportunità offerte e realizzate da organizzazioni pubbliche e private motivate a sviluppare questi approcci per pazienti, familiari e caregiver in generale. Queste opportunità che rappresentano un percorso di empowerment del paziente e lo sviluppo di un family learningpossono essere realizzate con attività formali (corsi, sessioni in presenza o a distanza) o informali attraverso iniziative di opportunità (caffè digitale, presenza di desk nelle sedi di prenotazioni e CUP, ecc.) [9,10].
3 - Tool utilizzati per la telemedicina e per l’interoperabilità dei sistemi
STATEMENT
La scelta degli strumenti da utilizzare per la telemedicina è fondamentale per la sostenibilità e l’efficacia del sistema. La comunicazione deve poter avvenire indistintamente con l’utilizzo di personal computer, smartphone otablet, in modo da poter essere universale per il paziente. L’ideale, per il Medico di Medicina generale, sarebbe l’utilizzo di un software integrato con il proprio gestionale, o comunque secondo un concetto di interoperabilità in grado di comunicare tra i sistemi e da poter registrare, in parte o totalmente, le consultazioni con il paziente.
Questo innanzitutto per poter meglio cogliere gli aspetti clinici salienti da una revisione di dati, immagini o filmati e in secondo luogo per motivi medico-legali. L’integrazione con la propria Cartella Clinica digitale faciliterebbe inoltre la regolamentazione ai fini della privacy.
Definiamo come interoperabilità la caratteristica di un prodotto o di un sistema di essere in grado di funzionare insieme ad altri prodotti o sistemi, attualmente o in futuro, senza alcuna restrizione. Il termine nato come molti altri nell’area dell’Information Technology, allo scopo di consentire lo scambio di informazioni e dati tra sistemi informatici diversi, ben si applica oggi a ricomprendere fattori sociali, politici e organizzativi che hanno un impatto su un determinato sistema e sul suo funzionamento.
Sulla base di questa definizione operativa l’interoperabilità ricomprende il compito di costruire servizi coerenti e unificati per l’utente, anche quando i singoli componenti di tali servizi siano costruiti con tecnologie diverse tra loro e/o siano gestiti da diversi soggetti e organizzazioni.
Se l’interoperabilità è fondamentale per ogni contesto della convivenza sociale (che servizio sarebbe un servizio di telefonia o una rete di dati in cui ogni gestore si avvalesse di una propria tecnologia e i suoi utenti potessero usare il servizio solo all’interno di essa?), nel caso della salute e della sanità diventa, a volte purtroppo letteralmente, questione di vita o di morte. Il servizio sanitario infatti, soprattutto in Italia, viene reso attraverso una molteplicità finanche caotica di enti e soggetti diversi, pubblici e privati, operanti ciascuno sulla base di tecnologie e sistemi di storage e scambio dati diversi, e spesso proprietari.
Di qui l’urgenza di porre in essere strumenti che consentano la progressiva integrazione di tali soggetti e tecnologie in interfacce funzionanti, sicure, comprensibili, immediatamente accessibili e usabili per gli utenti finali: medici, operatori della sanità, pazienti, cittadini.
Il principale obiettivo di sviluppo delle applicazioni in questo ambito è declinare una alleanza digitale con i cittadini in grado di promuovere la costruzione di una reale interoperabilità degli strumenti, così da consentirne l’accesso immediato e sicuro a tutti i soggetti autorizzati, soprattutto (anche se non solo) nelle situazioni di emergenza.
L’impegno e la riflessione di questo gruppo di lavoro intende richiamare l’attenzione sull’urgenza di tale prospettiva, da preferire a soluzioni proprietarie e privatistiche, che mai come in questo settore presentano profili di rischio per la sicurezza del sistema e per la garanzia di un pari universalistico trattamento dei cittadini con riferimento al diritto alla salute costituzionalmente garantito.
4 - Tipologia di paziente gestibile da remoto, comorbilità e terapie farmacologiche croniche (interazioni e controindicazioni)
STATEMENT
Il dolore cronico per le sue caratteristiche si presta a una gestione da remoto a differenza del dolore acuto che deve essere valutato in ambulatorio. Nella gestione terapeutica da remoto del dolore cronico nell’anziano devono essere sempre tenute in considerazione le comorbilità e le terapie croniche in corso in merito a interazioni e controindicazioni.
Il dolore può essere distinto in acuto e cronico.
Il dolore acuto è un dolore:
- che ha una precisa e identificabile correlazione causale temporale con la lesione algogena;
- di breve durata, comunque non oltre i tre mesi;
- la cui intensità massimale all’inizio e poi in progressiva riduzione;
- la cui evoluzione naturale prevede la remissione spontanea.
Esempi sono il dolore post-operatorio, il dolore da parto, le coliche (viscerali, renali, biliari, ecc.), il dolore da trauma. Questo tipo di dolore va valutato in ambulatorio con visita tradizionale.
Diverso è il discorso del dolore cronico che è possibile gestire anche da remoto.
Il dolore cronico, infatti, è un dolore:
- che perdura oltre tre mesi;
- legato alla persistenza della noxa patogena;
- talvolta presente in assenza di causa-effetto;
- che ha un’intensità non sempre correlabile allo stimolo nocivo;
- che ha perso le funzioni di allerta.
Il dolore cronico, quindi, non è più un sintomo, ma diventa una malattia (figura 3) [11].
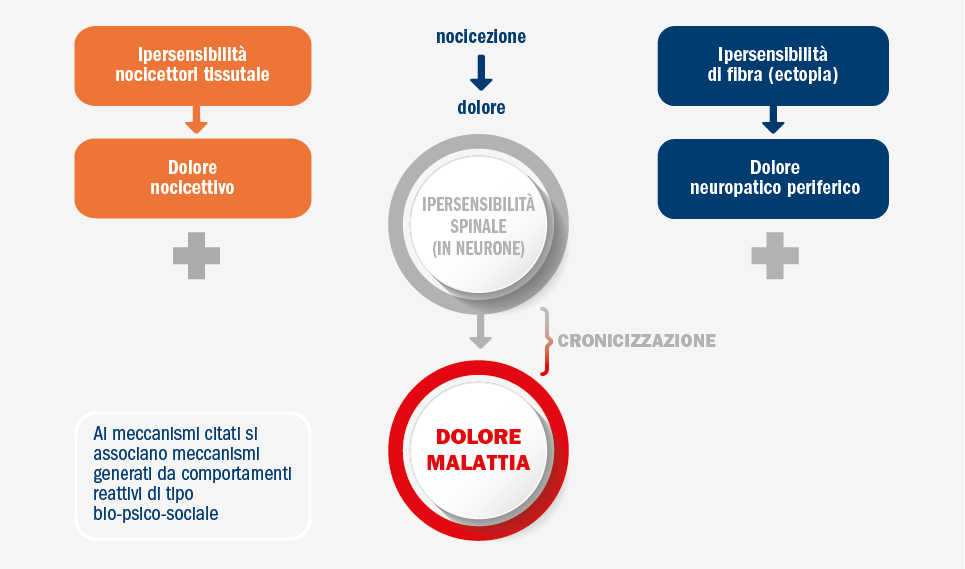
Figura 3. Meccanismo fisiopatologico di cronicizzazione del dolore
La valutazione clinica del paziente con dolore deve seguire due momenti fondamentali: il primo è il colloquio, a cui segue il secondo momento, ovvero la visita vera e propria, la semeiotica.
Nel colloquio, che può essere svolto tranquillamente da remoto, emerge l’esperienza di dolore che il paziente vive, condizionata da fattori psicologici, dalle condizioni sociali in cui il paziente ha vissuto o sta vivendo. È fondamentale chiedere al paziente di identificare l’entità del dolore e, insieme, della sofferenza che sta provando con un numero o un termine indicativo. A tal scopo sono nate delle scale monodimensionali, come la scala verbale (VRS, verbal rating scale), la scala visiva (VAS, visual analogue scale) e la scala numerica (NRS, numerical rating scale). Accanto a queste vi sono altre scale, utilizzabili in assenza di collaborazione da parte del paziente come la scala delle facce. Un dato interessante da associare a quello delle intensità del dolore è la sua interferenza con le attività quotidiane. È importante ascoltare la descrizione del dolore da parte del paziente, indagare sulla durata, sui fattori scatenanti aggravanti e allevianti, vanno raccolti anche i sintomi associati e gli accertamenti e i trattamenti già eseguiti [8].
La semeiotica invece si basa sulla ricerca dei segni, ma anche sulla possibilità di evocare il dolore. Lo scopo fondamentale è quello di identificare i meccanismi patogenetici i tessuti coinvolti e i fattori di stimolazione, in modo da poter scegliere una terapia efficace. Da remoto è possibile identificare l’area del dolore chiedendo al paziente dove avverte il dolore e definire la sua estensione sul suo corpo. L’ispezione dell’area ha lo scopo di evidenziare alterazioni del trofismo della cute o delle mucose, nonché degli annessi cutanei, cianosi o pallore, edemi o ematomi, riduzione della massa muscolare, deformità articolari o altro ancora [12].
La valutazione dell’integrità delle fibre coinvolte nella trasmissione dell’impulso dalla sede del dolore al midollo spinale è un passaggio indispensabile per identificare il pain generator. La corretta percezione dei tre stimoli (tattile, puntiforme, termico) attesta l’integrità delle fibre nervose e del sistema somatosensoriale e identifica il dolore nocicettivo. Se il paziente non ha sensibilità termica alla zona dolente, vuol dire che il dolore che avverte è di tipo neuropatico.
Una corretta esecuzione di questi due passi della visita permette un’appropriata scelta di una terapia farmacologica [12].
Il dolore cronico è una condizione particolarmente frequente nel paziente anziano. In questa popolazione il dolore si associa a disabilità, possibilità di cadute e disturbi emotivi. In particolare, vi è un nesso tra dolore cronico e depressione, ansia, disturbi del sonno e ritiro sociale, problematiche che condizionano in maniera importante la qualità della vita.
Il dolore cronico, per le sue caratteristiche, si presta a una possibile gestione anche a distanza, a differenza di quello acuto che necessita di una valutazione in presenza.
Va tenuto presente come la gestione del dolore nell’anziano sia resa complicata anche dalla presenza delle comorbidità che portano i pazienti ad assumere molti farmaci. Come conseguenza, il dolore resta spesso sotto-trattato oppure trattato solo “al bisogno”. Nella scelta terapeutica bisogna dunque considerare il maggior rischio nell’anziano di interazioni, eventi avversi e tossicità [12].
5 - Il trattamento del dolore a distanza: quale terapia farmacologica – Quando e come modificare la terapia.
STATEMENT
La scelta della terapia farmacologica per il controllo del dolore cronico nell’anziano deve sempre tenere in conto il profilo di rischio/beneficio nel singolo paziente, privilegiando laddove possibile molecole e vie di somministrazione dotate di maggiore maneggevolezza e tollerabilità.
Il dolore cronico necessita di un trattamento continuativo per lungo tempo, pertanto sarà necessario che il dosaggio dei farmaci utilizzati sia il minimo utile ad ottenere l’effetto terapeutico voluto.
Per questo motivo è buona pratica procedere alla titolazione dell'analgesico ogni volta che si inizia o si modifica la terapia al fine di ridurre il rischio di reazioni avverse e di interazioni con le terapie già assunte dal paziente.
L’uso dei FANS (quando presente una componente infiammatoria) nel dolore cronico, deve essere circoscritto a brevi periodi a causa dei noti effetti sul rene, sull’apparato cardiovascolare, sull’assetto emo-coagulativo e sul tratto gastrointestinale superiore [13]. In relazione a questo, l’AIFA ne limita infatti l’utilizzo ad alcuni giorni. Nei soggetti in trattamento con acido acetilsalicilico o anticoagulanti (TAO o NAO) per prevenzione primaria o secondaria, l’utilizzo dei FANS è generalmente controindicato, mentre il paracetamolo ha un migliore profilo di sicurezza e tollerabilità. Le evidenze scientifiche, infatti, indicano il paracetamolo come terapia di prima linea per la gestione del dolore sia acuto che cronico, soprattutto se di origine muscoloscheletrica [13].
Il paracetamolo è considerato parte integrante e preponderante della terapia del dolore, sia perché agisce con più meccanismi a livello centrale, sia grazie agli effetti sinergici con la terapia oppioide. Tant’è vero che in base alla scala VAS, il paracetamolo rappresenta la prima scelta nei livelli 1-4 ed è associato agli oppioidi deboli (VAS 5-6) e agli oppioidi forti (VAS 7-10) risultando di fatto l’unico farmaco presente a tutti i livelli, da solo o in associazione con altri farmaci.
I meccanismi dell'attività analgesica del paracetamolo non sono completamente compresi e possono coinvolgere siti d'azione a livello del sistema nervoso centrale e periferico. È ampiamente accettato che il paracetamolo riduca le concentrazioni tissutali di prostaglandine e mediatori proinfiammatori, anche se il paracetamolo non è caratterizzato da una significativa attività antinfiammatoria e non inibisce la sintesi dei trombossani procoagulanti [14].
Il paracetamolo svolge un ruolo importante nell’analgesia multimodale per patologie come osteoartrosi, artrite reumatoide e recentemente anche nel dolore oncologico da lieve a moderato, in associazione con oppiacei a dosaggi inferiori e con FANS [15]. Nell’eventualità di una diagnosi di dolore meccanico strutturale (come, ad esempio, nei pazienti con osteoartrosi non in fase infiammatoria), l’uso di farmaci antinfiammatori non risulterebbe appropriata, poiché non vi sarebbe nessun significativo abbassamento della soglia algica su cui essi potrebbero agire.
L’uso contemporaneo di FANS e di antidepressivi, antiepilettici o oppiacei, benché si associ a una riduzione del dolore, presenta il rischio di interazioni farmacologiche ed eventi avversi più importanti rispetto al paziente giovane.
Gli oppiacei sono indicati per il trattamento del dolore severo, in particolare di tipo nocicettivo. Il soggetto anziano presenta una maggiore sensibilità, motivo per cui il dosaggio deve essere opportunatamente titolato. Secondo l’idea corrente, è ancora forte il pregiudizio secondo cui gli oppiacei deboli sono più sicuri dei forti. In realtà, codeina e tramadolo possono presentare gli stessi effetti collaterali (nausea, sonnolenza, stipsi) degli oppioidi forti. Il tramadolo a dosaggi terapeutici non solo ha gli effetti collaterali propri degli oppiacei, in particolare negli anziani può dare confusione mentale, alterazioni del comportamento e stipsi, ma può potenzialmente causare una sindrome serotoninergica, soprattutto se somministrato con inibitori della ricaptazione della serotonina (SSRI) o della serotonina-norepinefrina (SNRI) [13].
Può risultare, quindi, più opportuno usare oppiacei forti a bassi dosaggi e poi aumentare il dosaggio in base alla risposta del dolore.
Nell’anziano possono essere utilizzati anche gli oppiacei forti ma partendo dalle formulazioni a basso dosaggio. Tra esse il tapentadolo, l’associazione ossicodone/naloxone e la buprenorfina, che ha anche il vantaggio di poter essere impiegata in pazienti con insufficienza renale grave. Per selezionare l’analgesico adeguato, nell’anziano si raccomanda il monitoraggio del filtrato glomerulare.
Gli oppiacei possono favorire la stipsi e la ritenzione urinaria. La stipsi va trattata con l’aumento di assunzione di liquidi, la prescrizione di lassativi osmotici o l’utilizzo di farmaci antagonisti periferici; non è esclusa la necessità di clisteri evacuativi. Nei pazienti affetti da nausea o vomito per stimolazione dei chemiocettori mesencefalici, potranno essere utili farmaci antiemetici o antipsicotici, sempre che le comorbilità ne permettano l’utilizzo (i malati di Parkinson hanno un'alta incidenza di effetti indesiderati) [13].
Quando affrontiamo il problema del dolore neuropatico misto, secondo le linee guida esistenti, vanno aggiunti pregabalin o duloxetina o la combinazione dei due. Non essendo opportuno prescrivere dosaggi elevati di pregabalin, potrà essere utile utilizzare in associazione la palmitoiletanolamide (PEA) e/o l’acido alfa-lipoico che presentano un effetto sinergico. Anche l’amitriptilina è efficace ma bisogna fare attenzione agli effetti collaterali cardiaci nei soggetti anziani.
Possono essere usati anche gli SSRI e SNRI. Tuttavia, gli inibitori selettivi del reuptake della serotonina, pur essendo farmaci di prima scelta nel trattamento dei disturbi dell'umore per il loro profilo ottimale di tollerabilità, non si sono rivelati efficaci nel trattamento del dolore cronico neuropatico, in quanto la serotonina può avere anche un'azione pronocicettiva [13].
Nel dolore severo anche nell’anziano può essere utilizzato il fentanyl in cerotto, partendo dal dosaggio più basso nei pazienti naive, o il cerotto di buprenorfina a dosaggio più elevato. Le formulazioni in cerotto hanno il vantaggio di favorire naturalmente l’aderenza alla terapia.
Grazie alle caratteristiche farmacocinetiche di elevata liposolubilità fentanyl è somministrato per via transdermica (Transdermal Therapeutic Systems - TTS) attraverso specifici sistemi di rilascio. Questa formulazione viene utilizzata nel trattamento del dolore cronico nei pazienti che necessitano di un’analgesia continuativa, possedendo inoltre anche il vantaggio di poter essere utilizzata in tutti i pazienti che non tollerano (eventi avversi ad altri oppioidi) o non possono assumere (ad es. per difficoltà nella deglutizione) le formulazioni per via orale e con i quali è impossibile l’uso di altre vie di somministrazione (parenterale o sottocute) e/o si è in presenza di controindicazioni (ad es. ridotta funzionalità renale) [16].
Il cerotto transdermico con fentanyl può fornire un controllo del dolore stabile ed eliminare la necessità di terapia iniettiva, facilitando la auto somministrazione della terapia e aumentando la compliance e quindi migliorando la qualità della vita del paziente in particolare circa il controllo del dolore.
Il fentanyl cerotto è un metodo terapeutico sicuramente efficace a fronte del monitoraggio dell’insorgenza degli eventi avversi che compaiono in circa il 72% dei pazienti anche se di lieve entità. Ove fosse possibile e a tal fine potrebbe risultare utile la misurazione della concentrazione di fentanyl nel sangue dei pazienti per valutare la eventuale l’insorgenza degli effetti collaterali.
L’incremento di dose degli oppiacei nell’anziano deve essere più lento, stante la maggiore suscettibilità agli effetti collaterali. Sebbene gli oppiacei possano indurre sedazione o alterazioni cognitive, più spesso il miglioramento dell’intensità del dolore riduce negli anziani i problemi comportamentali, quali aggressività e delirio. Il loro utilizzo in terapia multimodale consente di ridurne il dosaggio e di incrementare la tollerabilità.
6 - Terapie digitali: quali al momento disponibili
STATEMENT
Le terapie digitali sono tecnologie che offrono interventi terapeutici - associabili ad altre terapie - guidati da programmi software e basati su evidenze scientifiche ottenute attraverso sperimentazioni cliniche metodologicamente rigorose, per prevenire, gestire o trattare un ampio spettro di condizioni fisiche, mentali e comportamentali.
Le terapie digitali sono dispositivi medici che curano, ma non sono farmaci. Gli strumenti tramite cui vengono erogate sono molteplici: app, videogiochi, realtà virtuale, wearable e anche community sui social media.
Secondo la definizione della Digital Therapeutics Alliance, le terapie digitali “forniscono interventi terapeutici basati su evidenze ai pazienti e sono guidati da software per prevenire, gestire e trattare un disturbo o una malattia. Sono usate indipendentemente o di concerto con i farmaci, dispositivi o altre terapie per ottimizzare la cura del paziente e i risultati clinici” [17]. Il “principio attivo” di questi software, giusto per fare un’analogia con i farmaci, è rappresentato dalle linee guida delle terapie cognitivo-comportamentali, utilizzate in psicologia e psichiatria, che corrispondono alla codifica di modifiche dello stile di vita, e si usano tutt’oggi per prevenire malattie o gestire patologie croniche.
L’unica app che si occupa di dolore in Europa è VIVIRA, che è stata concepita come supporto per la riduzione del dolore alla schiena, al ginocchio e all'anca e per il ripristino della funzione. Essa offre allenamento guidato, piani di esercizi individuali e specifici per indicazione, istruzioni chiare per gli esercizi tramite video, audio e testo, sessione di allenamento quotidiana con quattro esercizi, adattamento continuo degli esercizi alle capacità del paziente. Infatti, l'intensità e la complessità degli esercizi viene regolata in base al feedback del paziente, quindi aumentano solo se si afferma che si può fare un esercizio senza dolore. Il paziente può essere, quindi, parte attiva nel migliorare la terapia proprio grazie ai dati che fornisce.
Oltre all’app VIVIRA, altre terapie digitali che hanno effetti sul dolore sono:
- KaiaHealth (dolore alla schiena)
- Moovcare (sintomi associati al cancro polmonare)
- M-sense (emicrania)
- Oleena (sintomi associati a neoplasia)
- Manage My Pain (gestione del dolore cronico)
Le terapie digitali consistono in terapie cognitivo-comportamentali e/o altri interventi di psicoterapia (colloquio motivazionale, psicoeducazione ed altri) e possono essere somministrate in modo indipendente dal farmaco o integrate con esso quali plug-in terapeutico, estendendone, in questo modo, la funzione di interazione con il paziente.
Alla stessa stregua, sarebbe utile una app che renda possibile il monitoraggio del dolore associandolo ai progressivi aumenti della posologia di un antidolorifico. Al momento una simile app secondo un’ottica di Medicina Generale non è stata ancora realizzata.
7 - Monitoraggio a distanza: tempi, modi e valutazione paziente nel proprio contesto – Relazione di cura: valore della visita a distanza.
STATEMENT
La visita a distanza effettuata con tempi e modi appropriati rappresenta un prezioso elemento per rafforzare la relazione di cura tra medico e paziente anziano con dolore cronico e migliorare un’alleanza terapeutica volta al raggiungimento dei migliori outcome clinici possibili, consentendo di favorire una maggiore aderenza all’uso delle terapie prescritte. Manca tuttavia un progetto nazionale unitario e sono ancora presenti difformità dei sistemi regionali.
Il dolore cronico necessita di un monitoraggio nel tempo per stabilire l’efficacia degli interventi del medico. Sicuramente occorre stabilire nel dolore cronico un intervallo di tempo prestabilito per la rivalutazione del quadro clinico, che varierà a seconda del tipo di dolore e di paziente, e quindi concordato tra il medico e il suo assistito.
Dovrà altresì esserci modo per il paziente di richiedere un consulto “on demand” qualora si verificassero eventi o evoluzioni non attese nel percorso clinico-terapeutico intrapreso.
In questo setting un valore aggiunto è rappresentato dalla possibilità per il Medico di Medicina Generale di sfruttare la contestualizzazione del malato al proprio domicilio e nella propria quotidianità, in modo da ponderare significativamente il reale impatto del dolore sulla vita del paziente.
Il dolore, il cui unico “proprietario” indiscusso è il paziente, rappresenta un dato soggettivo che però necessita di essere oggettivato il più possibile per poterlo ridurre e monitorare nel tempo.
Quale migliore strumento, dunque, se non la sua contestualizzazione ed eventualmente l’utilizzo di scale visive di rilevazione del dolore utilizzate in tempo reale e su situazioni specifiche e riproducibili?
Impostare una relazione terapeutica con il paziente costituisce un momento fondamentale durante il quale il medico deve illustrare, in termini comprensibili, la patologia ed il razionale della terapia che intende prescrivere. Lo strumento della visita in telemonitoraggio costituisce, grazie ai controlli programmati periodicamente, un valore aggiunto, utile ad aumentare l’aderenza e la persistenza al percorso terapeutico condiviso con il paziente [18,19].
Bisogna concordare, sulla base delle comorbilità e delle terapie croniche già effettuate, un progetto di cura che consenta di trovare un equilibrio tra terapie utilizzate e quelli che sono i desideri del paziente. I trattamenti terapeutici intrapresi saranno volti a consentire, una ripresa dell’autonomia della persona affetta da dolore cronico, consentendogli di recuperare una dimensione di vita quotidiana rispondente ai propri bisogni.
La visita a distanza in tal senso costituisce un elemento prezioso di integrazione che sempre più spesso troverà applicazione nella gestione del dolore cronico permettendo anche di mantenere il paziente al proprio domicilio. Va tuttavia sottolineato come anche in una relazione di cura a distanza si debba evitare il rischio di una medicina anonima, astratta, sostenuta sui soli “mezzi” e non anche sui “modi” (i valori e la personalizzazione della cura), riconducendo il nucleo esistenziale della persona malata all’interno degli schemi analitico-classificatori del sapere positivo ed appiattendo, in ultima analisi, i valori di riferimento che debbano ispirare l’esercizio professionale. Gestire la domanda di salute insieme e accanto al paziente: questa è la stella polare della digitalizzazione.
In Italia già nel 2014 la conferenza stato regioni stilava le linee di indirizzo nazionali in telemedicina, ma sebbene tali linee di indirizzo siano state successivamente recepite dalle regioni, finora si è agito solo in maniera parcellare (in particolare in Lombardia e Veneto). Difatti manca un progetto nazionale unitario. Per poter essere significativamente utilizzata, la telemedicina deve essere necessariamente presente in tutte le regioni in modo che il teleconsulto possa avvenire da qualsiasi parte della nazione e per qualsiasi paziente. In mancanza di un piano nazionale, la frammentazione rischia solo di sprecare risorse in iniziative che rimangono locali e non sistemiche. Altra criticità per lo sviluppo della telemedicina è la rimborsabilità e quindi la facile ed universale fruibilità oltre ad una necessità di una capillare alfabetizzazione digitale.
8 - Corretto uso dei sistemi. Dieci regole per il buon uso del monitoraggio in remoto
STATEMENT
I sistemi di monitoraggio a distanza devono essere organizzati in modo da non essere un ulteriore aggravio dei carichi di lavoro del Medico di Medicina Generale, ma bensì un’agevolazione per la pratica professionale e di sicuro vantaggio per il paziente.
I sistemi di monitoraggio a distanza possono rafforzare e integrare parte dell’attività domiciliare, eliminando in questo modo i tempi di trasferimento fisco da parte del medico verso l’abitazione del paziente, favorendo prossimità e sostenibilità della relazione medico-paziente.
Gli accessi devono essere rigorosamente organizzati e cadenzati dal medico stesso, concordando eventuali interventi su richiesta del paziente, evitando la possibilità dell’accesso non-concordato perché intrusivo, non terapeutico a rischio di banalizzazione dello strumento e del fraintendimento di un’assistenza continuativa h24.
Solo in questo modo si otterranno dei vantaggi da tale sistema e non si correrà il rischio di essere fagocitati in una “realtà virtuale” insostenibile sia per gli operatori che per gli utenti. Queste le regole che dovrebbero ispirare la corretta relazione medico-paziente in un ambito di assistenza in remoto.
- Il monitoraggio in remoto non è un servizio di emergenza. In questo caso vanno allertati i servizi preposti (118)
- Il monitoraggio in remoto non costituisce una sorveglianza h24
- Le regole della consultazione sono stabilite dal medico e dalla organizzazione del suo lavoro
- Deve essere sempre acquisito il consenso da parte del paziente o dell’amministratore di sostegno/tutore
- Il paziente deve essere indirizzato verso aspettative corrette da questo servizio
- L’attivazione del monitoraggio in remoto del dolore deve essere sempre preceduta da un adeguato numero di consultazioni e visite in presenza
- Deve essere verificata la compliance e il gradimento da parte del paziente e/o del caregiver per il monitoraggio in remoto
- Il monitoraggio in remoto del dolore richiede visite di controllo che necessitano di programmazione periodica attraverso lo strumento stesso
- È opportuno procedere, preventivamente, alla formazione per l’utilizzo da parte del paziente e del caregiver con attività in presenza e/o tutorial o training formali o informali
- I sistemi utilizzati per il monitoraggio in remoto del dolore devono potersi interfacciare con i gestionali in uso al MMG (interoperabilità dei programmi e applicazioni)
Conclusioni
I cambiamenti sociali e demografici, l’evoluzione tecnologica, l’invecchiamento della popolazione e l’evidente necessità di rendere sostenibili i vari contesti da quello assistenziale a quello ambientale, rendono necessario ripensare il modello organizzativo e strutturale del SSN anche avvalendosi dell’innovazione tecnologica.
Le tecnologie digitali offrono opportunità concrete per affrontare le sfide del sistema sanitario e offrono quindi il potenziale per migliorare la copertura e la qualità delle pratiche e dei servizi sanitari. Gli interventi sanitari digitali possono essere utilizzati, ad esempio, per facilitare comunicazioni mirate alle persone al fine di generare domanda e ampliare la copertura dei contatti. Gli interventi di sanità digitale possono anche essere mirati agli operatori sanitari per dare loro un accesso più immediato ai protocolli clinici attraverso, ad esempio, meccanismi di supporto alle decisioni o consultazioni di telemedicina con altri operatori sanitari. La gamma di modi in cui le tecnologie digitali possono essere utilizzate per supportare le esigenze dei sistemi sanitari è ampia e queste tecnologie continuano ad evolversi a causa della natura intrinsecamente dinamica del settore.
La sanità digitale ha il potenziale per aiutare ad affrontare problemi come la distanza e l'accesso, ma condivide ancora molte delle sfide di fondo affrontate dagli interventi del sistema sanitario in generale, tra cui cattiva gestione, limitazione delle risorse, formazione insufficiente, limitazioni infrastrutturali e scarso accesso ad attrezzature e forniture. Non ultimo, questo orizzonte digitale può contribuire ad una maggiore sostenibilità ambientale in termini di minore utilizzo di mezzi per gli spostamenti per recarsi nei luoghi della cura, in ospedale, negli studi medici, nei laboratori.
Queste considerazioni devono essere affrontate in aggiunta ai requisiti di implementazione specifici introdotti dalla sanità digitale.
Non vi è dubbio, tuttavia, che l’utilizzo corretto delle tecnologie valorizzi tutte le figure coinvolte: il MMG e il suo personale di studio (collaboratore, infermiere, assistente sociale, ecc.) che possono migliorare la presa in carico complessiva e il loro ruolo di accompagnamento; il cittadino che viene coinvolto nella tutela della propria salute assumendo un ruolo proattivo, sviluppando adeguate competenze per una più corretta e consapevole gestione della sue condizioni di salute (empowerment e family learning); lo specialista che può agire meglio sulla base di un quadro chiaro; il Servizio Sanitario Nazionale, che ne trae grandi vantaggi in termini di appropriatezza, sostenibilità e risposta ai bisogni espressi dalla popolazione.
Appendice 1
L’alleanza digitale: un possibile strumento per la sua realizzazione
La pandemia di Covid-19 ha rappresentato un’occasione per sperimentare una sostanziale innovazione nelle modalità di assistenza, favorendo e consolidando quella che potremmo definire l’alleanza digitale tra MMG e paziente.
La digitalizzazione, infatti permette di realizzare notevoli incrementi di efficacia ed efficienza su alcuni aspetti chiave nella gestione di un paziente da remoto. Ai fini di una facilitazione di questa modalità gestionale di un paziente, lo strumento delle applicazioni potrebbe risultare utile a dare una concreta risposta a queste indicazioni. La realizzazione di una app web-based dotata di alcune funzionalità di rilievo per l’attività del medico e per l’empowerment del paziente, rappresenterebbe indubbiamente una svolta innovativa nella gestione da remoto delle patologie croniche e molto sfidante per il dolore.
In termini generali, una ipotetica applicazione sul monitoraggio del dolore in remoto dovrebbe contenere:
- Sezione anagrafica del paziente
- Sezione agenda per controlli e prenotazione video-visita e video-consulto
- Sezione per la valutazione del grado di dolore sofferto dal paziente attraverso l’utilizzo di adeguate scale di valutazione/autovalutazione
- Sezione video-visita/video-consulto
- Sezione messaggistica per scambio comunicazioni scritte Medico/Paziente
- Terapie in corso, posologia e valutazione della loro efficacia
- Sezione sui principi attivi più importanti con algoritmi terapeutici (dosaggio, peso, modalità di somministrazione, ecc.)
- Sezione educazionale con attività informativo/comunicative, sensibilizzazione e awareness con disponibilità di materiali (testi, filmati, infografiche) per informare medici e pazienti sui vari aspetti del dolore
- Sezione per monitoraggio, l’analisi e la valutazione della prevalenza della patologia rispetto alla popolazione, i sintomi e le forme di assistenza. Si passa così dalla presa in carico del singolo paziente alla nuova frontiera della Medicina Generale, come fonte primaria di dati sanitari
Uno strumento di questo tipo aiuta l’empowerment del paziente all’interno del rapporto di cura, avvicinando le prestazioni sanitarie al punto di erogazione. Ciò significa ridurre i tempi e i costi, ma anche la necessità di spostamenti e, di conseguenza, l’impronta ambientale. Soprattutto, significa usare la digitalizzazione in tutto il suo potenziale, come uno strumento di straordinaria efficacia per risolvere un problema reale, con il classico realismo della Medicina Generale. Una soluzione che vede protagonisti i cittadini e i MMG.
La individuazione di questi strumenti, dunque, può consentire la gestione in remoto del dolore del paziente anziano, colmando una carenza di disponibilità in questo ambito per gli evidenti limiti che l’uso della tecnologia digitale potrebbe avere in questo contesto. Ciononostante, riteniamo sia possibile indicare alcuni orientamenti di fondo che sviluppino la implementazione di strumenti come applicazioni o piattaforme web per consentire al medico un miglior monitoraggio dell’evoluzione della patologia del dolore anche in remoto e permettere al paziente di avere indicazioni precise e costanti sulla terapia farmacologica e monitorare le sue condizioni. Rafforzare dunque attraverso l’uso del digitale la relazione medico/paziente affinché quest’ultimo possa essere accompagnato verso il massimo sviluppo di salute possibile attraverso questa rinnovata alleanza rafforzata dallo strumento digitale.

L’interfaccia paziente consente di inserire i dati richiesti e interagire con tutte le sezioni disponibili, richiedere consulti, eseguire autovalutazioni, inviare messaggi, referti e richieste. L’interfaccia medico non è visualizzabile dal paziente.
L’interfaccia medico consente di interagire con tutte le sezioni da parte del medico, impostare caratteristiche e tipologia del dolore, terapia, programmare consulti e controlli in presenza e remoto, ecc. L’interfaccia paziente è visualizzabile dal medico.
Appendice 2
APP digitali per la gestione del dolore a confronto
La Germania è il primo paese al mondo a prescrivere app digitali, denominate DiGA, e a rimborsarle attraverso il Sistema Sanitario Nazionale. L’app “Vivira” tratta i dolori alla schiena, al ginocchio e all’anca causati dall’artrosi offrendo esercizi terapeutici personalizzati quotidiani che si adattano al feedback dell'utente. Inoltre, l'app consente il monitoraggio dell'attività di esercizio e della progressione della malattia ed offre anche contenuti educativi sulla salute muscolo-scheletrica.
In Canada è stata progettata l’app “Manage my pain” da una delle principali cliniche multidisciplinari per il dolore. Essa consente di monitorare il dolore, grazie ad un promemoria che chiede come è stata la giornata, e permette di registrare i farmaci assunti. Riflettendo sui risultati, il paziente riesce a gestire meglio il suo dolore.
In Italia abbiamo l’app “Nessun dolore” che informa sul dolore da mal di schiena e osteoarticolare e sulle soluzioni efficaci per la prevenzione e la cura. Nell’app sono anche presenti diversi esercizi fisici, semplici da eseguire, per migliorare la funzionalità della schiena e dei segmenti articolari. Questa app è stata creata per sensibilizzare la popolazione alla cura e alla prevenzione del dolore. Un’altra app italiana è “RED”, essa funziona come una “bussola digitale” che orienta il paziente e facilita il suo ingresso nella rete di cura, infatti aiuta il paziente a ricercare il centro di cura più vicino ed il Medico di Medicina Generale e gli altri specialisti a far accedere direttamente il paziente con dolore complesso al Centro di Terapia del Dolore più vicino e idoneo, contattando e prenotando direttamente una visita con lo specialista di riferimento.
Tutte le applicazioni prese in considerazione hanno finalità di educazione, informazione e monitoraggio da parte dei medici. L’innovazione per un’app di gestione del dolore sarebbe quella di creare uno spazio, gestito interamente dal Medico di Medicina Generale, in cui sono inseriti i farmaci antidolorifici più idonei per ogni paziente, in base alle comorbidità presenti. Questo sistema eviterebbe la medicina “fai da te” che spesso causa effetti collaterali. La gestione farmacologica dovrebbe essere, cioè, affidata solamente al medico, lasciando poco spazio all’automedicazione. Rimane importante la creazione di una finestra di dialogo tra medico e paziente per monitorare il dolore nel tempo e modularlo in base alla risposta farmacologica.
Si ringrazia Angelini Pharma per il contributo incondizionato
Bibliografia
- WHO guideline: recommendations on digital interventions for health system strengthening. Geneva: World Health Organization; 2019. Licence: CC BY-NC-SA 3.0 IGO.
- Piano Nazionale delle Cronicità 2016. Ministero della Salute, Direzione Generale della Programmazione Sanitaria. https://www.salute.gov.it/imgs/C_17_pubblicazioni_2584_allegato.pdf
- Telemedicina, cos’è e come farla in Italia: tecnologie e finalità, un modello possibile. https://www.agendadigitale.eu/sanita/telemedicina-come-farla-in-italia-le-tecnologie-le-finalita-un-modello-possibile/
- Ministero della Salute-Telemedicina Linee di indirizzo nazionali. https://www.salute.gov.it/imgs/C_17_pubblicazioni_2129_allegato.pdf
- Di Minco L. Italian e-health Strategies. Presentazione a "Artificial Intelligence and Chronic disease management". 2018, June 18-19 Trento.
- Telemedicine Across the Globe-Position Paper from the COVID-19 Pandemic Health System Resilience PROGRAM (REPROGRAM) International Consortium (Parte 1) Fronte SanitàPubblica. 2020; 8: 556720. Pubblicato online 2020 Ott 16. doi: 10.3389/fpubh.2020.556720.
- Zanocchi M, Aimar T, Risso R, et al. Dolore cronico nell'anziano. Recenti Prog Med. 2002 aprile;93(4):231-4.
- Michaud TL, Zhou J, McCarthy MA, Siahpush M, Su D.Int J Costs of home-based telemedicine programs a systematic review Int J Technol Assess Health Care 2018 Jan;34(4):410-18.
- Vicarelli, MG., Bronzini, M. From the "expert patient" to "expert family": a feasibility study on family learning for people with long-term conditions in Italy. Health Sociology Review 2009;18 (2):182-93.
- Acuqaro J, Tousijn W. Gestire la cronicità: Potere, Responsabilità e Decision Making. Professioni Infermieristiche Contributi Professionali 2019;Vol.72(3):9-11.
- Orr PM, Shank Bc, Black AC. The role of pain classification systems in pain management. Crit Care Nurs Cin North Am 2017 Dec.
- Il dolore cronico in Medicina Generale. Agenas 2013. https://www.salute.gov.it/imgs/C_17_pubblicazioni_1257_allegato.pdf
- Kaye AD, Baluch A, Scott JT. Pain management in the elderly population: a review. Ochsner J 2010;10(3):179-87
- Freo U, Ruocco C, Valerio A et al. Paracetamol: A Review of Guideline Recommendations. J. Clin. Med. 2021 Jul 31;10(15):3420. doi: 10.3390/jcm10153420.
- Perticone F, de Angelis GL, Gesualdo L et al. Paracetamol. hot clinical questions. ejbps 2021;8(6):5-17
- Hemati K. et al. Efficacy of Fentanyl Transdermal Patch in the Treatment of Chronic Soft Tissue Cancer Pain. Anesth Pain Med. 2015 Feb;5(1):e22900. doi: 10.5812/aapm.22900.
- Digital Therapeutics Alliance. Consultabile su: https://dtxalliance.org/understanding-dtx. Ultimo accesso: 26 settembre 2021. Burkhart PV, Sabaté E. Adherence to long term therapies: evidence for action. J Nurs Scholarsh 2003;35(3):207
- Feinstein AR. On white-coat effects and the electronic monitoring of compliance. Arch Intern Med 1990;150:1377-8.
Commenti
Lascia un commento:

Clinical Practice è un sito del network XGATE
XGate è un sistema di registrazione centralizzato che permette di accedere con le stesse credenziali (Email e password) a tutti i siti e app realizzati da Axenso



