
La contraccezione che favorisce l’aderenza
La contraccezione orale (CO) è uno tra i metodi contraccettivi più utilizzati al mondo (Burkman R et al 2011).
La pillola contraccettiva è considerata uno dei più grandi avanzamenti sociali del 20° secolo, una “rivoluzione”, che ha rappresentato un importante elemento di emancipazione sociale per la donna e per la coppia, avendo scisso il nesso tradizionale tra sessualità e destino riproduttivo (Asbell B 1995). Dalla sua introduzione avvenuta nel 1960, il progressivo aumento dell’uso della CO, facilitato anche dai miglioramenti farmacologici apportati ai diversi preparati ormonali, ha prodotto effetti importanti a livello sociale, essendosi associato a una contestuale riduzione del tasso di interruzione volontaria di gravidanza (Istat 2015).
I benefici della CO si estendono tuttavia ben al di là del solo controllo del concepimento. Negli anni si sono, infatti, aggiunte numerose evidenze scientifiche relative al ruolo terapeutico e preventivo della CO in numerose situazioni cliniche (Schindler AE et al 2013):
- endometriosi
- acne
- irsutismo
- dismenorrea
- sindrome premestruale
- anemia sideropenica
- neoplasie (endometrio, ovaio, colon)
- mastopatia fibrocistica
- artrite reumatoide
- ovaio micropolicistico e cisti ovariche
Le moderne pillole contraccettive oggi si caratterizzano per la presenza di ridotte concentrazioni ormonali, ridotti effetti collaterali, e una serie di benefici extra-contraccettivi atti a migliorare la qualità di vita della donna e la qualità di vita sessuale della coppia. Ciò nonostante, in Italia solo circa un quarto (24,3%) delle donne di età compresa tra 15 e 54 anni ricorre alla CO (Istat 2015) e tra le utilizzatrici si osserva una aderenza nell’assunzione della pillola contraccettiva ben lontana da livelli ideali con, in più, tassi elevati di abbandono della contraccezione. Come migliorare questa situazione? Che ruolo può svolgere il ginecologo nell’aiutare la donna a essere più aderente all’assunzione del contraccettivo orale?
Il problema dell’aderenza nella contraccezione orale
L’Organizzazione Mondiale della Sanità definisce l’aderenza terapeutica come “il grado di effettiva coincidenza tra il comportamento individuale del paziente e le prescrizioni terapeutiche ricevute dal personale sanitario curante” (Saba- te E et al 2003). Il comportamento della paziente nei confronti della prescrizione riguarda sia il rispetto della posologia corretta, cioè l’assunzione dei farmaci nelle dosi e nei tempi indicati dal medico, sia la persistenza terapeutica, ovvero la prosecuzione della cura per tutto il pe- riodo di tempo consigliato dal medico. È opportuno ricordare che nella letteratura scientifica anglosassone i termini “compliance” ed “adherence” vengono utilizzati come sinonimi, ma in realtà presentano due diversi significati.
La “compliance” è classicamente definita come il grado di coincidenza tra il comportamento del paziente e le prescrizioni mediche. Il termine tuttavia indica un’asimmetria decisionale tra il medico, che pone indicazione al trattamento, e il paziente, che deve attenersi alle prescrizioni: il piano di trattamento non è basato su un’alleanza terapeutica e il paziente deve seguire passivamente le indicazioni del curante.
Il termine “adherence”, ossia aderenza, identifica, invece, un ruolo attivo del paziente e la sua partecipazione al trattamento: la responsabilità della cura è condivisa tra il paziente e il medico, che deve fornire istruzioni chiare sui farmaci. La definizione di aderenza sottende quindi un’alleanza terapeutica tra paziente e medico curante, incentrata su scelte condivise.
A seconda della percentuale di assunzione del farmaco prescritto un paziente viene convenzionalmente definito Aderente per una assunzione ≥80% del prodotto medicinale, Parzialmente aderente se ha un tasso del 20%-70% o Non aderente per un’assunzione <20% (Sackett DL et al 1975).
L’aderenza a una terapia non è un fenomeno caratterizzabile da una logica di tipo binario, «on-off», ma è variabile nel tempo. La natura dell’aderenza infatti è dinamica e comprensiva di differenti comportamenti da parte del paziente come il mancato o ritardato inizio della terapia, l’interruzione breve (gap) o lunga (holiday), la fine precoce della cura, il ritardo nel rinnovo della prescrizione oppure il rinnovo della prescrizione più frequente del dovuto, l’assunzione di una dose diversa da quella stabilita oppure l’assunzione del farmaco con modalità o con tempistica errata (Gellad WF et al 2017).
Al medico spetta, dunque, il compito di mettere il paziente in condizione di decidere e impegnarsi per l’assunzione corretta e regolare. Esistono diverse modalità con cui può manifestarsi la mancata aderenza terapeutica: sporadica, involontaria o ragionata.
La forma sporadica è legata alla distrazione del paziente o ad uno stile di vita poco regolare o a una complessità del regime terapeutico. È in genere saltuaria e avviene in soggetti che tendono ad assumere regolarmente i farmaci. La dimenticanza di una singola dose può compromettere l’intero obiettivo della terapia: nel caso di un contraccettivo orale aumenta il rischio di una gravidanza indesiderata.
La non aderenza involontaria è legata alla mancata comprensione del regime terapeutico prescritto specialmente per quanto riguarda tempi e modi di assunzione. Si verifica per la scarsa qualità di comunicazione tra medico e paziente, con informazioni poco chiare e comprensibili.
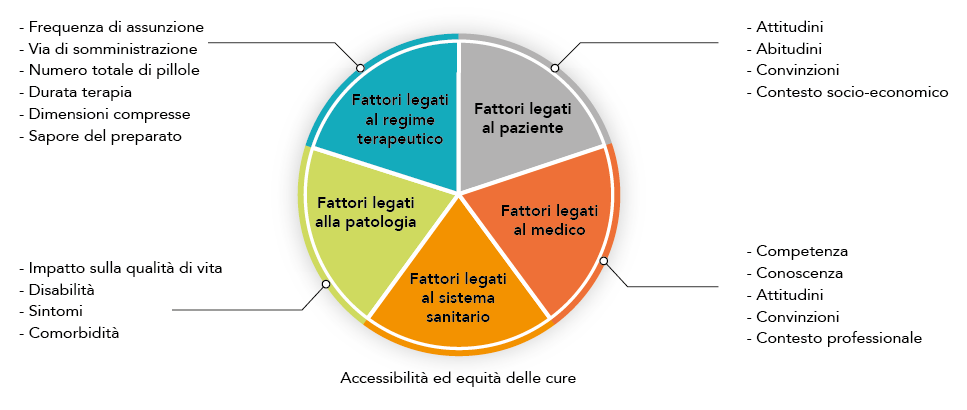
Figura 1. Cause di mancata aderenza (modificato da Sabate E 2003)
La non aderenza ragionata è infine legata a una precisa intenzione del paziente (riduzione di dose, interruzione, mancato inizio del trattamento). Si verifica per la percezione di un costo complessivo della terapia (impegno nell’assunzione, effetti collaterali, interferenza di regimi terapeutici complessi con la qualità della vita) superiore ai benefici. Le cause della mancata aderenza sono complesse e ascrivibili a fattori legati al paziente, al medico, al sistema sanitario, alla patologia e al regime terapeutico (figura 1). Nell’applicare questi concetti alla contraccezione orale, bisogna rimarcare che un corretto utilizzo della CO si associa a una percentuale di fallimento dello 0,2-0,3% (Hernádi L et al 2009, Trussell J 2011).
Nella vita reale tuttavia questa percentuale supera il 9% (Trussell J 2011).
La non aderenza viene considerata una delle ragioni primarie per spiegare questa forte differenza: se la paziente non si attiene strettamente alle prescrizioni mediche circa l’utilizzo corretto della CO, l’efficacia contraccettiva diminuisce. Il livello di aderenza alla CO è ancora molto lontano dall’ideale: in un periodo di 1 anno meno del 22% delle utilizzatrici ha un’aderenza ottimale (Borrero S et al 2013).
Inoltre, circa il 50% delle donne che ricorrono a contraccezione ormonale orale dimentica di assumere una o più pillole per ciclo (Choi A, Dempsey A 2014) e il 42% delle dimenticanze avviene nella prima settimana dopo l’intervallo di sospensione (Aubeny E et al 2002). Il 10% delle donne solitamente abbandona la terapia entro un mese e il 30-60% entro un anno (Arisi E 2004).
Negli Stati Uniti è stato stimato che potrebbero essere evitate fino a 700.000 gravidanze indesiderate ogni anno semplicemente aumentando l’aderenza alla CO (Borrero S et al 2013).
Quali cause intervengono nella mancata aderenza alla CO? Lo studio MIA (Mar- tínez-Astorquiza-Ortiz de Zarate T et al 2013) indica tra i fattori che riducono l’aderenza a un contraccettivo i seguenti aspetti:
- Lunga durata di trattamento
- Insufficienti informazioni e mancata comprensione sull’uso del metodo contraccettivo
- Incapacità di stabilire ritmi routinari nell’assunzione
- Assenza di supporto da parte del ginecologo
- Assenza di supporto dal partner
Uno studio retrospettivo di Fruzzetti e colleghi del Dipartimento di Ostetricia e Ginecologia dell’Ospedale Santa Chiara di Pisa condotto su 1.809 donne utilizzatrici di contraccezione ormonale ha evidenziato come oltre il 35% delle pazienti abbia interrotto la contraccezione ormonale, delle quali il 28% per effetti collaterali correlati al metodo o mancata aderenza (Fruzzetti F et al. 2016). Nonostante i dati testimonino come la mancata aderenza alla CO sia un fenomeno diffuso, spesso i ginecologi sottovalutano il problema. Lo studio TANCO (questionario on-line somministrato a 1.089 ginecologi e 18.521 donne) ha evidenziato come a fronte di un 50% di donne che, senza distinzione d’età, dichiara di aver dimenticato di prendere la pillola nei 3 mesi precedenti (10% circa anche 3-4 volte), il 66% dei ginecologi ritenga che le proprie assistite non dimentichino la CO, il che suggerisce una convinzione del medico diversa dalla realtà della paziente (Oppelt PG et al 2017).
È dunque necessario individuare stru- menti che permettano di aumentare i tassi di aderenza alla pillola contraccettiva. Vengono in aiuto in tal senso sia formulazioni estroprogestiniche dotate di particolari caratteristiche farmacologi che sia metodiche di counselling che il ginecologo può utilizzare.
Sintonia relazionale tra ginecologo e paziente per migliorare l’aderenza terapeutica
L’aderenza terapeutica può essere favorita dal modo con cui il ginecologo si relaziona con la paziente. La modalità di comunicazione medico-paziente ha un’importanza pari o superiore alle variabili legate al trattamento nel determinare l’aderenza alle prescrizioni. La non aderenza di tipo involontario è dovuta perlopiù a resistenze emotive della paziente (es. paura), legate al ‘costo’ della terapia o di tipo ideologico, che si possono incrementare se la relazione con il medico è disfunzionale. Oltre a individuare i fattori esterni capaci di condizionare l’aderenza terapeutica è dunque opportuno che il ginecologo focalizzi la sua attenzione su quanto egli stesso possa fare per migliorare questo aspetto, individuando nuovi modelli di comunicazione. Frequentemente nell’interazione con un paziente i medici compiono alcuni errori che possono essere schematicamente riassunti come segue:
- poco tempo dedicato al paziente con fretta eccessiva nel condurre una visita
- l’uso di una terminologia tecnica che ostacola la comprensione da parte del paziente delle informazioni ricevute
- la carenza di orientamento verso il paziente e la ‘distanza’
- il focus sul sintomo e non sulla persona
- l’uso di una terminologia negativa
Questi errori contribuiscono al cosid- detto effetto nocebo, ovvero mancan-za di fiducia del paziente nei confronti tanto delle terapie quanto dei medici, del personale sanitario e delle strutture mediche a cui si è rivolto. Tale fenomeno deve, e può, essere scongiurato creando suggestioni positive o neutre (ad esempio al posto di una frase come “sentirà una puntura” è meglio dire “ora le inietto l’anestesia” o al posto di usare un’interrogativa come “sente molto male?” meglio domandare semplicemente “cosa sente?”), evitando frasi incerte o ambigue (ad esempio “il trattamento potrebbe funzionare”), curando la comunicazione non verbale e tralasciando evocazioni negative. La comunicazione verbale deve essere sempre volta alla positività. Un esempio di frase negativa è la seguente: “Con questo farmaco c’è il 5% di probabilità di avere nausea o vomito”. Lo stesso concetto può essere girato in positivo in questo modo: “Con questo farmaco nel 95% dei casi l’appe- tito e la digestione sono normali”.
Lo stesso codice di deontologia medica al Titolo III Art 20 recita “Il medico nella relazione persegue l’alleanza di cura fondata sulla reciproca fiducia e sul mutuo rispetto dei valori e dei diritti e su un’informazione comprensibile e completa, considerando il tempo della comunicazione quale tempo di cura”.
È interessante considerare che la maggioranza delle circa 30.000 denunce per malpractice rivolte ogni anno ai medici italiani (con un aumento del 200% negli ultimi 10 anni) è collegata principalmente a problemi di comunicazione tra medico e paziente e che i medici empatici sono denunciati meno dei non empatici. Giova ricordare che i pazienti indicano di preferire uno stile di comunicazione ‘affiliativo’ e ‘consultativo’ fatto di empatia, socievolezza, interesse e non direttività. Il segreto del successo del medico nella relazione con il paziente è dunque l’empatia, una capacità innata nell’uomo che tuttavia si può allenare e sviluppare. Ne esistono tre tipi secondo lo psicologo Daniel Goleman: cognitiva (capisco...), emotiva (sento, soffro con te...), compassionevole (sono qui per aiutarti...) (Goleman D 1996).
Alla base dell’empatia si colloca l’ascolto attivo che segue un percorso ben definito: ascolto → comprendo → penso → agisco. Questa modalità di interazione con un paziente è, nella realtà della pratica clinica quotidiana, meno praticata rispetto al cosiddetto ascolto falso (fake) (si finge di ascoltare mentre in realtà ci si prepara a continuare il proprio discorso) e all’ascolto passivo (si ascolta senza mostrare attenzione, interesse). Alcuni suggerimenti su come praticare efficacemente un ascolto attivo sono i seguenti:
- smettere di parlare
- dimostrare di voler ascoltare
- eliminare i fattori di distrazione
- mettersi nei panni dell’altro
- lasciar finire di parlare
- evitare i pregiudizi
Solo ascoltando attivamente il medico può evitare incomprensioni da parte della paziente. L’ascolto attivo è inoltre importante anche per riconoscere e interpretare le richieste d’aiuto ad esempio nel caso di donne immigrate e di donne vittime di violenza di coppia. Un punto su cui soffermarsi inerente il miglioramento dell’aderenza è la conoscenza da parte del medico della motivazione (parola che indica “motivo per azione”) della paziente verso la contraccezione, aspetto importante su cui è possibile fare leva nella comunicazione. È stato definito un modello per aiutare il medico a comprendere quale famiglia di bisogni/desideri stia rappresentando la paziente che ha di fronte, in modo da allineare la comunicazione con le motivazioni/valori espresse dalla paziente stessa.
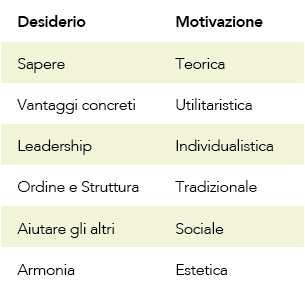
Tabella 1
Il modello prevede sei categorie di bisogni/desideri che sottendono la motivazione, come evidenziato nella tabella 1. Per ognuna delle sei categorie di desideri che innescano la motivazione si dovrebbe adottare una strategia di intervento attraverso alcuni accorgimenti, come viene chiarito nella tabella 2. La scoperta dei desideri prevalenti delle pazienti può essere ottenuta con un uso strategico di domande la cui tipologia dipende dall’obiettivo che ci si prefigge (Ingrassia D 2018):
- domande aperte, dette “a dialogo”, per approfondire
- domande chiuse per verificare
- entrambe, le cosiddette domande a forbice, per indirizzare
In linea di massima, su dieci domande una deve essere di tipo aperto. È bene iniziare il colloquio con domande aperte, per mettere la paziente a proprio agio e quindi ascoltare la risposta senza interrompere, sostenendo le pause. Da privilegiare, in generale, sono le cosiddette domande potenti, ovvero quelle che rispondono ai seguenti requisiti:
- aperte (avendo cura di evitare i perché)
- brevi (composte da tre-cinque parole)
- neutre (senza giudizi o teorie personali)
- con pause (indice di processo cognitivo)
- orientate al presente e al futuro (senza riferimenti al passato)
- positive (con terminologia positiva)
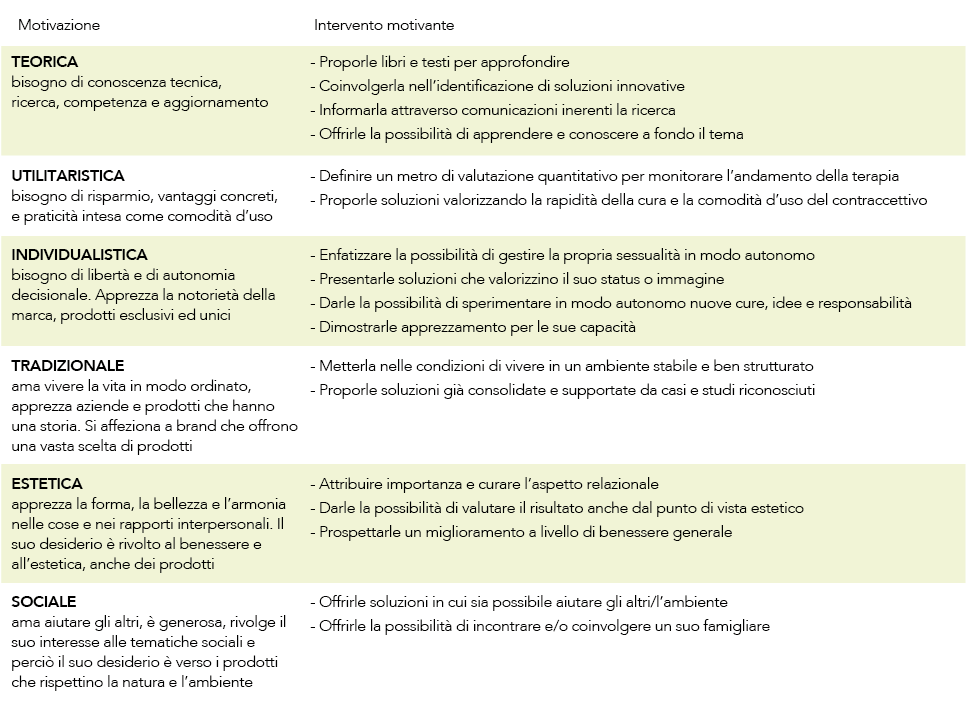
Tabella 2
Formulazioni estroprogestiniche vicine ai bisogni delle donne
In uno studio italiano su 1.871 donne di età compresa tra i 18 e 40 anni è stato confermato che le donne italiane pre- feriscono la pillola agli altri metodi contraccettivi e il motivo della scelta ricade nella maneggevolezza, possibilità di un ciclo mestruale regolare, sollievo dalla dismenorrea e affidabilità del metodo grazie ai numerosi studi a supporto dello sviluppo della pillola. Tra i motivi della scelta di metodi differenti dalla pillola la ragione principale risiede nella paura della dimenticanza (Gambera et al 2015). Oltre un quinto delle donne che usano la contraccezione ormonale orale interrompe l’assunzione del metodo contraccettivo a causa di effetti indesiderati estrogeno-dose-dipendenti come tensione mammaria, ritenzione idrica, nausea e vomito (Rosenberg MJ et al 1998). Nel corso degli anni, per incrementare l’aderenza alla CO, la ricerca ha puntato sulla riduzioni del dosaggio di etinilestradiolo, su nuovi progestinici ed estro- geni, e nuovi regimi di somministrazione. Gli ultimi anni sono stati caratterizzati soprattutto dal perfezionarsi della componente progestinica ad attività antiandrogenica, come Ciproterone acetato (CPA), Dienogest (DNG), Clormadinone acetato (CMA) e Drospirenone (DRSP) (Sitruk-Ware R 2008).
Questi progestinici associati agli estrogeni migliorano l’acne, non peggiorano l’irsutismo nelle donne che ne sono affette e hanno un impatto minimo sull’insulina e sul metabolismo glucidico e lipidico, garantendo una maggiore sicurezza da un punto di vista metabolico (figura 2):
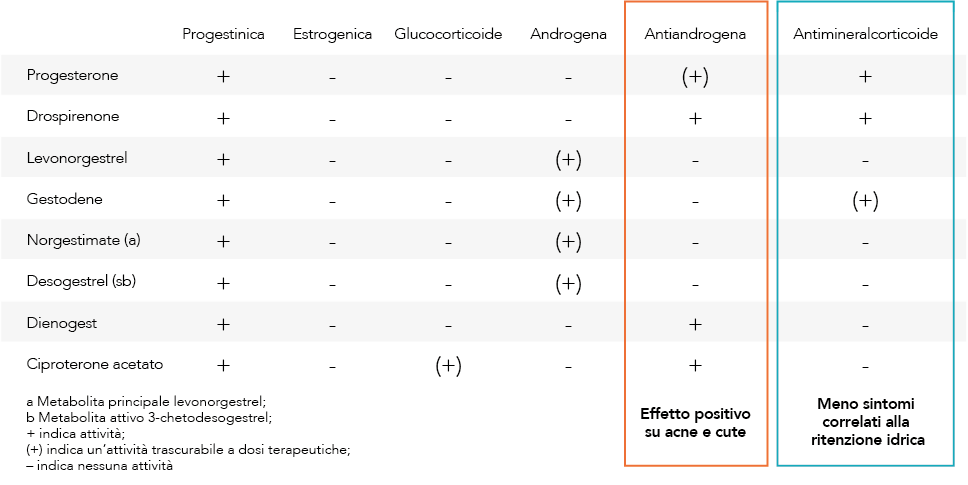
Figura 2. Riassunto delle attività di vari progestinici (modificato da Krattenmacher 2000)
In particolare, il DRSP è un derivato dello spironolattone con una struttura molecolare e un profilo farmacodinamico e farmacinetico unici e diversi dagli altri progestinici (Regidor PA et al 2017, Si- truk-Ware R. 2005, Oelkers W 2004):
- marcata attività anti-mineralcorticoide e anti-androgena
- spiccata affinità per i recettori del progesterone (simile a quella del progesterone naturale)
- lunga emivita (oltre 30 ore)
Tra le strategie per migliorare l’aderenza alla contraccezione ormonale, un aspetto rilevante riguarda l’adozione di nuovi regimi di assunzione. Il convenzionale regime di 21 giorni di trattamento estroprogestinico seguito da 7 giorni di intervallo libero da ormoni è stato originariamente proposto per mimare il normale ciclo mestruale, in modo da offrire una rassicurazione alla donna di non essere gravida (Nappi R et al 2016).
Tuttavia nel tempo si sono proposti nuovi regimi posologici che, pur mantenendo un ciclo di 28 giorni, accorciano l’intervallo libero da ormoni e sono caratterizzati da ottimi profili di sicurezza ed efficacia contraccettiva e migliore aderenza terapeutica (Coffee AL et al 2007, Spona J et al 1996, Edelman A et al 2014, Aubeny E et al 2004).
Il regime esteso 24+4 (24 pillole attive e 4 pillole di placebo), in cui l’intervallo di sospensione viene accorciato da 7 a 4 giorni, si associa a vantaggi significativi quali (Kaunitz AM et al 2009, Bachmann G et al 2009):
- ottimale soppressione dell’attività ovarica pur in presenza di dosi molto basse di steroidi
- riduzione della comparsa di sintomi premestruali o da caduta di ormoni
- miglioramento dell’aderenza grazie all’assunzione giornaliera senza pause
La combinazione drospirenone 3 mg / etinilestradiolo (EE) 20 mcg in regime 24/4 si caratterizza per l’efficacia contraccettiva e per i vantaggi extracontraccettivi (figura 3).
Entrando nello specifico, la combinazione DRSP 3 mg/EE 20 mcg in regime 24/4 offre una serie di benefici per la donna.
Efficacia contraccettiva
La combinazione EE 20 mcg/DRSP 3 mg con schema posologico 24/4 induce una soppressione dell’attività ovarica costantemente superiore al regime 21/7. La maggiore soppressione ovarica con il regime 24/4, legata a una riduzione delle fluttuazioni ormonali, può aumentare l’efficacia contraccettiva di questa formulazione a basso dosaggio (Klipping C et al 2008).
Migliore aderenza terapeutica
Il regime a base di 24 pillole attive e 4 placebo non prevede periodi di pausa nell’assunzione del contraccettivo orale: l’assunzione continua di pillole senza interruzione è associata a una migliore aderenza (Aubeny E et al 2004).
Riduzione della ritenzione idrica e peso corporeo
L’attività antimineralcorticoide di drospirenone antagonizza la ritenzione estrogeno-indotta di sodio e acqua con un effetto neutro sul peso corporeo (Bruni Bresciani 2010).
Benefici dal regime esteso 24/4
I 3 giorni extra di attività antimineralcorticoide e antiandrogena di drospirenone insieme alla lunga emivita delprogestinico (30 ore) determinano una fluttuazione minima dei livelli ormonali con riduzione dei sintomi da sospensione come dismenorrea, cefalea, tensione addominale e mammaria (figura 4) (Rible RD et al 2008).
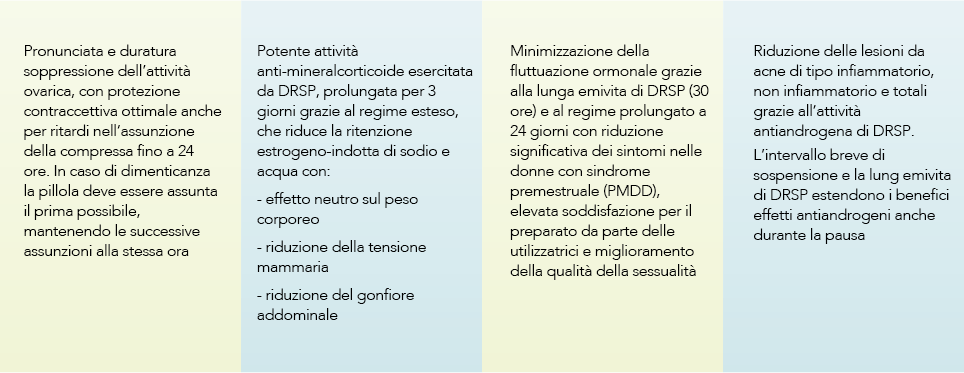
Figura 3. Vantaggi del contraccettivo orale a base di 3 mg DRSP/20 μg EE in regime esteso 24/4
Controllo del ciclo
La combinazione EE 20 mcg/DRSP 3mg in associazione al regime 24/4 offre un controllo del ciclo ben accettato paragonabile a quello di altre formulazioni consolidate, con tassi ridotti di discontinuazione per sanguinamento irregolare (Anttila L et al 2011, Bachmann G 2004).
Sollievo dai sintomi del disturbo disforico premestruale (PMDD)
La formulazione di EE 20 mcg/DRSP 3 mg somministrata con schema di trattamento 24/4 migliora i sintomi di umore, comportamentali e fisici e la qualità della vita delle donne con disturbo disforico premestruale (PMDD) (Pearlstein TB et al 2005, Yonkers KA et al 2005).
Riduzione delle lesioni da acne
Grazie all’attività antiandrogena di dro- spirenone la combinazione EE 20 mcg/ DRSP 3 mg in regime esteso 24/4 riduce in maniera estremamente significativa le lesioni da acne di tipo infiammatorio, non infiammatorio e totali (figura 5) (Kol- tun W et al 2011 Lucky AW 2008, Koltun W 2008, Maloney JM et al 2009).
L’intervallo breve di sospensione e l’emivita di 30 ore di drospirenone estendono i positivi effetti antiandrogeni anche durante la pausa (Rible RD et al 2008).
Grazie agli aspetti unici di questa combi- nazione estro-progestinica, in particolare alla lunga emivita del DRSP combinata con il regime 24/4, in un ampio studio di vita reale (52.218 donne osservate) è stato riscontrato un minor tasso di fallimento contraccettivo rispetto ad altre combinazioni in regime 21/7 (Dinger J et al 2011).
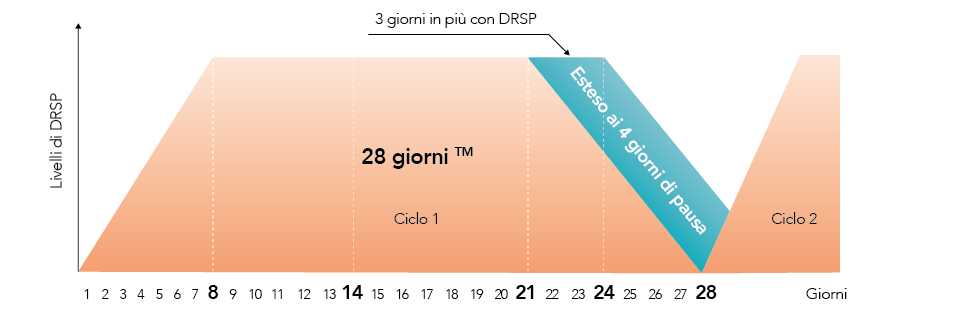
Figura 4. Vantaggi dello schema di dosaggio 24/4 con attività prolungata del DRSP
Finestra di protezione contraccettiva per un ritardo di 24 ore
La formulazione EE 20 mcg/DRSP 3 mg grazie al regime 24 + 4 con un più breve intervallo di sospensione ormonale e alla lunga emivita del progestinico assicura una protezione contraccettiva ottimale anche per ritardi nell’assunzione della compressa fino a 24 ore. In caso di dimenticanza la pillola deve essere assunta il prima possibile, mantenendo le successive assunzioni alla stessa ora.
Conclusioni
In circa 60 anni di vita, la pillola con- traccettiva ha modificato in modo rivoluzionario e pacifico la vita della donna introducendo nella società il potere di cambiare la storia riproduttiva della coppia, permettendo di scegliere se, quando e quanti figli avere. I moderni preparati ormonali sono più maneggevoli, efficaci ed estendono i benefici al di là del controllo della fertilità apportando vantaggi importanti alla qualità della vita delle donne. Come per ogni trattamento che preveda un’assunzione a lungo nel tempo, esiste, però, un lato debole, quello delle difficoltà nell’essere aderenti e persistenti al trattamento. I miglioramenti farmacologici dei preparati per la contraccezione ormonale orale come la combinazione drospirenone 3 mg /etinilestradiolo 20 μg in regime 24/4 sono una risposta della ricerca verso soluzioni che aiutino la donna nell’assunzione quotidiana del farmaco.
Tuttavia, l’aspetto farmacologico è solo uno dei fattori che possono influire sull’aderenza: un ruolo cruciale è svolto anche dalla qualità dell’interazione tra ginecologo e paziente. A tal fine è importante che il ginecologo impari ad ascoltare la sua paziente, sia in grado di fare leva sulle motivazioni e tranquillizzi e rassicuri la paziente per consentirle di superare eventuali resistenze. Come sosteneva già nel 1957 Michael Balint: “Il farmaco più usato in medicina è proprio il medico, ma al riguardo non esiste ancora una adeguata farmacologia”. È arrivato il momento di valorizzare maggiormente l’importanza di questo “farmaco” potente.
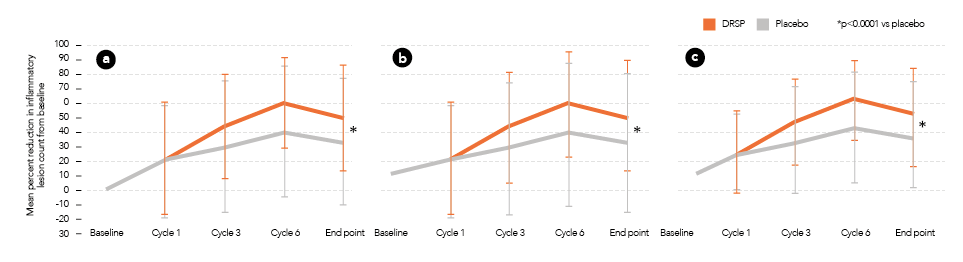
Figura 5. Riduzione delle lesioni da acne: a, infiammatorie; b, non infiammatorie; c, totali
Bibliografia
Anttila L, et al. Contraceptive efficacy of a combined oral contraceptive containing ethinyloestradiol 20 μg/drospirenone 3mg administered in a 24/4 regimen: a pooled analysis of four open- label studies. Eur J Obstet Gynecol Reprod Biol 2011;155(2):180-182.
- Arisi E. Consumo e compliance dei contraccettivi ormonali. Riv. It. Ost. Gin..2004;Vol.2:63-68.
- Aubeny E, Buhler M, Colau JC et al. The Coraliance study: non-compliant behavior. Results after a 6- month follow-up of patients on oral contraceptives. Eur J Contracept Reprod Heal- th Care 2002;7(3):155-161.
- Aubeny E, Buhler M, Colau JC et al. The Coraliance study: non-compliant behavior. Results after a 6-month follow-up of patients on oral contraceptives. Eur J Contracept Reprod Heal- th Care 2004;9(4):267-277.
- Bachmann G, et al. Efficacy and safety of a low-dose 24- day combined oral contraceptive containing 20 micrograms ethinylestradiol and 3 mg drospirenone. Contraception 2004;70(3):191-198.
- Bachmann G, Kopacz S. Drospirenone/ethinyl estradiol 3 mg/20 mug (24/4 day regimen): hormonal contraceptive choi- ces - use of a fourth-generation progestin. Patient Prefer Adherence. 2009 Nov 3;3:259-64.
- Bernard Asbell. The Pill: A Biography of the Drug That Chan- ged the World. Random House, 1995).
- Borrero S, Zhao X, Mor MK, et al. Adherence to hormonal contraception among women veterans: differences by race/ ethnicity and contraceptive supply. Am J Obstet Gynecol 2013;209:103.e1-11.
- Bruni Bresciani V. Benefici extracontraccettivi di EE/DRSP nel regime 24+4 (YAZ). Minerva Ginecol 2010;62:2
- Burkman R, Bela C, Serfaty D. The evolution of combined oral contraception: improving the risk-to-benefit ratio. Contracep- tion 2011;84:19–3.4
- Choi A, Dempsey A. Strategies to improve compliance among oral contraceptive pill users: a review of the literature. OAJC 2014;5:17-22.
- «Come cambia la vita delle donne 2004-2014»; Istat 2015.
- Coffee AL, Sulak PJ, Kuehl tJ. long-term assessment of symp- tomatology and satisfaction of an extended oral contraceptive regimen. Contraception 2007;75(6):444–449.
- Dinger J et al Effectiveness of oral contraceptive pills in a lar- ge U.S. cohort comparing progestogen and regimen. Obstet Gynecol 2011; 117:33-40.
- Edelman A. et al. Continuous or extended cycle vs. cyclic use of combined hormonal contraceptives for contraception. Co-chrane Database Syst Rev. 2014 Jul 29;(7).
- Fruzzetti F, et al. Discontinuation of modern hormonal con- traceptives: an Italian survey. Eur J Contracept Reprod Health Care. 2016 Dec;21(6):449-454.
- Gambera et al. Observational, prospective, multicentre study to evaluate the effects of counselling on the choice of combi- ned hormonal contraceptives in Italy—the ECOS (Educational COunselling effectS) study. BMC Women’s Health (2015) 15:69. - Gellad WF, Thorpe CT, Steiner JF, Voils CI. The myths of medica- tion adherence. Pharmacoepidemiol Drug Saf 2017;26:1437-144). - Goleman D. Intelligenza emotiva, Rizzoli, Milano 1996.
- Hernádi L, Marr J, Trummer D, et al. Efficacy and safety of a low-dose combined oral contraceptive containing drospireno- ne 3 mg and ethinylestradiol 20 mcg in a 24/4- day regimen. Contraception. 2009; 80:18–24.
- Ingrassia D. Il cuore nella mente.ROI edizioni, 2018.
- Kaunitz AM, Burkman RT, fFsher Ac, Laguardia KD. Cycle control with a 21-day compared with a 24-day oral contra- ceptive pill: a randomized controlled trial. Obstet Gynecol 2009;114:1205–12.
- Klipping C et al. Suppression of ovarian activity with a drospi- renone-containing oral contraceptive in a 24/4 regimen. Cotra- ception 2008:78:16-25.
- Koltun W et al. Efficacy and safety of 3 mg drospireno- ne/20 mcg ethinylestradiol oral contraceptive administered in 24/4 regimen in the treatment of acne vulgaris: a randomi- zed, double-blind, placebo-controlled trial. Contraception 2008;77(4):249-256.
- Koltun W et al. Treatment of moderate acne vulgaris using a combined oral contraceptive containing ethinylestradiol 20 μg plus drospirenone 3 mg administered in a 24/4 regimen: a pooled analysis. Europea Joirnal of Obstetrics & Gynecology and reproductive Biology 2011;155:171-175.
- Lucky AW, et al.. A combined oral contraceptive containing 3-mg drospirenone/20-μg ethinyl estradiol in the treatment of acne vulgaris: A randomized, double-blind, placebo-controlled study evaluating lesion counts and participant self-assessment. Cutis 2008;82(2):143-150.
- Maloney JM,et al. A randomized controlled trial of a low-do- se combined oral contraceptive containing 3 mg drospirenone plus 20 microg ethinylestradiol in the treatment of acne vulga- ris: lesion counts, investigator ratings and subject self-asses- sment. J Drugs Dermatol 2009;8(9):837-844.
- Martínez-Astorquiza-Ortiz de Zarate T, Díaz-Martín T, Martín- ez-Astorquiza-Corral T; MIA Study Investigators. Evaluation offactors associated with noncompliance in users of combined hormonal contraceptive methods: a cross-sectional study: results from the MIA study. BMC Womens Health. 2013 Oct 20;13:38.
- Nappi R et al. The European Journal of Contraception and Reproductive Health Care, 2016;21(2):106–115).
- Oelkers W. Drospirenone, a progestogen with antimine- ralocorticoid properties: a short review. Mol Cell endocrinol 2004;217:255-6.
- Oppelt PG et al, What do patients want to know about con- traception and which method would they prefer? Arch Gynecol Obstet, 2017;295(6):1483-1491.
- Pearlstein TB et al. Treatment of premenstrual dysphoric di- sorder with a new drospirenone-containing oral contraceptive formulation. Contraception 2005;72(6):414-421.
- Regidor PA, Schindler AE. Antiandrogenic and antiminera- locorticoid health benefits of COC containing newer proge- stogens: dienogest and drospirenone Oncotarget, 2017,;Vol. 8(No. 47:83334-83342.
- Rible RD et al. Shortening the hormone-free interval. Gynae- cology Forum Vol. 13, No. 2, 2008, p 3-8
- Rosenberg MJ, Waugh MS. Oral contraceptive discontinua- tion: a prospective evaluation of frequency and reasons. Am J Obstet Gynecol 1998;179:577-82.
- Sabate E., ed, Adherence to long term therapies: evidence for actions Geneva, WHO, 2003).
- Sackett DL, Haynes RB, Gibson ES, et al. Randomised clinical trial of strategies for improving medication compliance in pri- mary hypertension. Lancet. 1975;1(7918):1205-1207.
- Schindler. AE Non-Contraceptive Benefits of Oral Hor- monal Contraceptives. Int J Endocrinol Metab. 2013 Win- ter;11(1):41–47).
- Sitruk-Ware R. Pharmacological profile of progestins. Maturi- tas 2008;61(1–2):151–157.
- Sitruk-Ware R. Pharmacology of different progestogens: the special case of drospirenone. Climacteric. 2005 Oct;8 Suppl 3:4-12.
- Spona J, Elstein M, fFichtinger W et al. Shorter pill-free inter- val in combined oral contraceptives decreases follicular deve- lopment. Contraception 1996;54(2):71–77.
- Trussell J. Contraceptive failure in the United States. Contra- ception. 2011; 83:397–404).
- Yonkers KA et al. Efficacy of a New Low-Dose Oral Contra- ceptive With Drospirenone in Premenstrual Dysphoric Disor- der. Obstet Gynecol 2005;106(3):492-501.
Commenti
Lascia un commento:

Clinical Practice è un sito del network XGATE
XGate è un sistema di registrazione centralizzato che permette di accedere con le stesse credenziali (Email e password) a tutti i siti e app realizzati da Axenso



